Posteriore Uveitis – Chorioretinitis - Retinochoroiditis
Ätiologie
Posteriore Uveitis ist definiert als eine Entzündung der uvealen Strukturen im posterioren Segment des Auges, dem Choroid. 543 Dehnt sich die Entzündung des Choroids bis in die Retina aus, bezeichnet man dies als Chorioretinitis. Eine von der Retina auf das Choroid übergreifende Entzündung, eine Retinochoroiditis, kommt seltener vor. 551 In vielen Fällen wird die posteriore von einer anterioren Uveitis begleitet. 427
Die Ätiologie der posterioren Uveitis ist vielfältig. Infektiöse, immun-mediierte, neoplastische, traumatische und idiopathische Ursachen kommen vor. Infektionen spielen dabei die größte Rolle. 322 Bei 70% feliner Uveitiden liegt eine systemische Erkrankung zugrunde. 89 Die Virusinfektionen FIV, FeLV und FIP können eine Chorioretinitis verursachen. 57,72,107,269 Systemische Mykosen wie Cryptococcose, Histoplasmose, Blastomykose und Kokzidiomykose sind ebenfalls mögliche Infektionserreger. Auch Protozoen wie Toxoplasma gondii und Leishmanien können eine Chorioretinitis auslösen. 427 Außerdem ist das Auftreten von Chorioretinitis und Netzhautablösung durch die Bakterien Mycobacterium bovis und M. simiae beschrieben. 141,179 Parasiten, deren Larven durch Migration in oder unter die Retina gelangen und eine Entzündung hervorrufen sind Dipteralarven. 63,225
Symptome und Diagnose
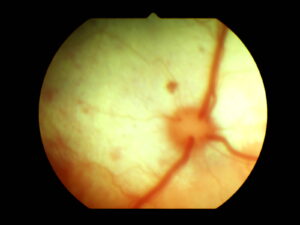
Symptome einer posterioren Uveitis sind nicht spezifisch für die zugrundeliegende Ätiologie. 532 Sie werden unterschieden in aktiv oder inaktiv. 427 Eine aktive Chorioretinitis ist häufig gekennzeichnet durch Ödeme, Hämorrhagien, Zellinfiltrate entzündlicher oder neoplastischer Art, mykotische oder parasitäre Granulome, Exsudate und Transsudate. 551 Funduskopisch zeigen sich weißliche, verschwommene Hüllen um die retinalen Gefäße und die Netzhaut erscheint „stumpf“. Besonders deutlich ist dies im tapetalen Bereich zu observieren, da Ödeme und Infiltrate die Reflektivität reduzieren. Die entzündeten Anteile sind unscharf begrenzt. 427 Exsudate oder Transsudate können zu einer Netzhautablösung führen. Außerdem kommt Zellinfiltration des Glaskörpers (Vitritis) vor. 464,585
Granulome, die sich nach massiver Zellinfiltration bilden können, erscheinen als fokale, weißliche oder graue, punktförmige Strukturen auf der gesamten Netzhautoberfläche. 427
Eine Chorioretinitis kann mit retinalen Einblutungen verbunden sein. Wenn sich starke subretinale Flüssigkeitsansammlungen bilden, kommt es zur Netzhautablösung. 427
Abgeklungene Entzündungen hinterlassen ebenfalls ophthalmoskopisch nachvollziehbare Veränderungen im Sinne von hyperreflektiven Arealen mit oder ohne Pigmentablagerung im tapetalen Fundus sowie depigmentierte Areale, teils mit Pigmentklumpen, im nicht-tapetalen Fundus. 551 Die ehemals betroffenen retinalen Abschnitte atrophieren und auch Umfang und Anzahl der Gefäße nimmt ab. 427
Aufgrund der Häufigkeit infektiöser Ätiologien gehört zum diagnostischen workup posteriorer Uveitis eine vollständige Blutuntersuchung sowie serologische und weitere diagnostische Tests im Sinne von Urinanalyse und Bildgebung. Bleibt die Suche nach der primären Ursache erfolglos, kann eine Vitreusgewinnung und Analyse erwogen werden. Es gilt zu bedenken, dass nicht in jedem Fall der Infektionserreger in das Auge eindringt. 427
Therapie
Gelingt es, die Ätiologie der vorliegenden Uveitis herauszufinden, kann und sollte die Therapie direkt gegen den Auslöser gerichtet werden. 585
Das oberste Ziel in der Behandlung einer Uveitis ist die schnellstmögliche Eindämmung der Entzündung, Stabilisierung der Blut-Augen-Schranke, Prävention von Sekundärfolgen, Analgesie und Erhalt des Visus. 585 Agentien, die sich für eine solche unspezifische Therapie eignen, umfassen topische sowie systemische steroidale oder nicht-steroidale Entzündungshemmer. 206
Zur Bekämpfung der Entzündung stehen verschiedene Therapeutika zur Auswahl:
Posteriore Uveitis kann nur auf systemischen Weg bekämpft werden. Wurde eine infektiöse Ursache übersehen oder nicht ausgeschlossen, besteht bei systemischer Anwendung von Kortison das Risiko einer akuten Verschlechterung der Situation. 265
Nicht-steroidale Antiphlogistika (NSAIDs) sind die Alternative zu Glukokortikoiden, wenn deren Anwendung kontraindiziert ist. 93 Systemischer Einsatz der NSAIDs bietet sich als Zusatztherapie zu lokaler Kortisonanwendung bei milder Uveitis an oder wann immer die Ätiologie ungeklärt ist und eine Infektion nicht ausgeschlossen werden kann. 585
Für erblindete Patienten, die unter fortwährenden Schmerzen leiden und auf keine Therapie ansprechen, ist eine Enukleation die beste Wahl. 93